O direito de escolha ao dar à luz
Entenda como as vontades das futuras mães são silenciadas pela realidade obstétrica no Brasil
Reportagem por Joyce Almeida e Letícia Maia | maio de 2021
O sonho de vivenciar o parto natural sempre esteve presente na vida da técnica de enfermagem Thaiana Moraes, de 30 anos, até que o seu direito de escolha ao dar à luz fosse silenciado. Sem receber todas as informações necessárias no pré-natal, a mãe de Natasha foi submetida a uma cesariana. “Ela nasceu de cesárea, mas não foi opção minha”, lamenta Thaiana. Três anos antes de sua filha nascer, ela havia retirado um mioma do útero, condição que, para os profissionais consultados, inviabilizaria o parto vaginal. “Os médicos não me deram todas as informações, tanto que eu sempre desconfiei. Depois, uma médica, que é a favor dos partos humanizados, me disse que minha cirurgia não era um problema, eu poderia ter tido parto normal”, lembra. Infelizmente, Thaiana não está sozinha nesse cenário: casos como o seu são frequentes em todo o território brasileiro.
Fornecer todas as informações para a gestante é fundamental e altamente recomendado, como pontuam as Diretrizes de Atenção à Gestante, da Comissão Nacional de Incorporação de Tecnologias do Sistema Único de Saúde (SUS), produzida pelo Ministério da Saúde. Além disso, é papel principal dos médicos apontar quais os riscos e as vantagens de cada modalidade de parto, baseando-se em evidências atualizadas e de boa qualidade. A prática não segue a teoria, mas os sonhos ainda resistem. “Quando eu ficar grávida de novo, eu tenho certeza que quero ter um parto natural humanizado. É uma experiência que eu mereço viver”, conta Thaiana.
De onde tudo vem
Apesar de serem algo naturalizado, as formas de nascer foram mudando e, ao longo do tempo, este evento passou de um momento familiar, realizado com a ajuda de parteiras, para um procedimento em ambiente hospitalar, com o auxílio de médicos. Para entender o cenário da obstetrícia no Brasil, é preciso começar olhando para o passado.
“O parto, muito tempo atrás, era assunto de mulher”, explica Débora Pichetti, recém formada em Medicina pela Universidade Federal de Santa Catarina (UFSC) e autora de um Trabalho de Conclusão de Curso sobre violência obstétrica. Débora lembra que isso acontecia porque a colonização fez as mulheres passarem pelo processo de “domesticação”. Assim, continua a médica, as funções consideradas mais importantes para a sociedade capitalista foram atribuídas aos homens, restando a elas os deveres e cuidados domésticos. Em função disso, a gestação, o nascimento e, posteriormente, os filhos eram preocupações unicamente femininas. Foi neste contexto, segundo Débora, que começaram a surgir as figuras das benzedeiras, curandeiras e parteiras.
Na época, os conhecimentos culturais e medicinais eram difundidos entre esse grupo mas, ao longo do tempo, essas praticantes começaram a incomodar diversas instituições de poder da época. O movimento iluminista do século XVIII, com a priorização da razão acima de todos os outros tipos de saberes, alavancou uma mudança cultural em diversos âmbitos da sociedade. A razão, o progresso e a ciência passaram a tomar conta dos espaços, assim como a biomedicina. A medicina tradicional, baseada na ciência e no saber biológico, foi considerada superior às outras práticas e, inclusive, detentora de toda a verdade. “Tudo que não é científico, é leigo e irracional”, explica Débora. A partir disso e do próprio patriarcado, as mulheres foram desapropriadas dos saberes que acumularam durante muitas gerações.
Com os avanços biomédicos, parir se tornou um ato institucional. Os médicos, que antes eram acionados apenas em casos excepcionais para lidar com eventuais contratempos, passaram a integrar a maioria dos nascimentos. Débora ainda conta que, após aprenderem com as parteiras, os profissionais se apropriaram do conhecimento e o monopolizaram nas Escolas de Medicina, ensinando apenas para um seleto grupo.
“A realização do parto passou a ser regulamentada, num intuito de centralização do poder. Para ser aluna, você tinha que atender a pré-requisitos: saber ler, renda mínima, a aparência física da mulher contava, alguns até exigiam línguas. Era uma coisa muito burocrática, para dificultar”, enfatiza Débora.
As parteiras, que antes eram a única assistência para trazer os bebês ao mundo, foram cada vez mais sendo substituídas por médicos. Essa mudança trouxe para as gestantes alguns avanços, como o acesso à tecnologia, que possibilitou evitar imprevistos. Entretanto, como lembra Débora, a medicina que se conhece hoje é baseada na ciência, que tende a deixar de lado um fator crucial para o bem-estar: o cuidado. “O médico é treinado para intervir, sempre. A gente quer medicar, fazer, meter a mão, não sabe esperar e olhar”, assume a recém-formada. Como ela mesma diz, negligenciar os corpos que gestam é uma prática antiga, mas que permanece muito comum no país.
As entrelinhas da violência obstétrica
Uma em cada quatro mulheres no Brasil já sofreu algum tipo de violência durante o parto, segundo pesquisa elaborada pela Fundação Perseu Abramo em parceria com o Serviço Social do Comércio (SESC), em 2010. Apesar do dado alarmante, muitas mulheres nem sabem o que, de fato, caracteriza essa prática.
A organização não governamental Women’s Global Network for Reproductive Rights (WGNRR) define a violência obstétrica como o cruzamento entre a violência institucional e a feita contra as mulheres. A agressão pode ocorrer durante a gravidez, no parto ou até depois do nascimento da criança, tanto no sistema público de saúde, quanto no privado.
“Minha bolsa estourou”, gritou Amanda Santos para a avó, enquanto saía do banheiro. Aos 17 anos, a jornalista estava grávida do primeiro filho, Iago. Muito nova e com pouca informação sobre o assunto, Amanda não sabia que o líquido que escorria não era a “bolsa estourando”, mas sim o descolamento da placenta com o útero materno. A complicação é grave e pode, inclusive, evoluir até a morte do bebê. “Eu cheguei no hospital e ainda tinham oito partos na minha frente. Me senti super mal tratada, para os médicos eu estava ‘fazendo drama’, era novinha e não tinha ninguém comigo”.
O que Amanda viveu e muitas outras mães vivem é apenas um dos indícios da violência obstétrica. Como pontua a WGNRR, o tratamento desumano e a humilhação verbal são consideradas manifestações dessa prática. De acordo com a pesquisa “Violência obstétrica: influência da Exposição Sentidos do Nascer na vivência das gestantes”, essa conduta começa já na demora do atendimento e assistência à mulher, podendo progredir das manifestações verbais e psicológicas até chegar na física, com as intervenções médicas desnecessárias. Tais procedimentos são criticados pela médica Débora Pichetti. “O Brasil é super intervencionista: uma taxa altíssima de cesáreas, episiotomia [corte do períneo, região localizada entre a vagina e o ânus] para ajudar o bebê a sair, lavagens intestinais, corte de pêlos pubianos antes do parto, ‘a ocitocina de rotina’, que é o hormônio que ajuda nas contrações, mas que não deveria ser usado”, elenca. Para a médica, estas e outras intervenções, quando aplicadas sem indicações prévias, podem trazer mais prejuízos do que benefícios. “O Brasil está cheio disso”.
Tais práticas também marcam psicologicamente muitas mães. Amanda não conseguiu depilar os pêlos pubianos antes do parto porque precisou ir ao hospital às pressas. Mas lá, as enfermeiras resolveram o problema. “Eles foram me depilar e me pegaram como se eu fosse uma galinha de frango assado”, conta a jornalista, mostrando, durante a entrevista, os gestos que as profissionais fizeram no dia. “Nossa, precisa de tudo isso?”, perguntou Amanda para as enfermeiras, que não pararam por ali.
“Eu lembro que a enfermeira falou ‘mãezinha, agora a gente vai fazer a lavagem’, explicou como era e disse que eu ia ter vontade de ir ao banheiro”. Durante o parto, ela defecou novamente. “Você ficar se virando, com dor, no meio das suas necessidades não é legal, é horrível. Ela não me passou as informações corretas”.
Os detalhes imprecisos ou até a falta de informações, são as principais causas desse cenário obstétrico que as mães enfrentam no país. Segundo a médica Débora Pichetti, muitas mulheres chegam vulneráveis diante da figura do médico e, com isso, acabam aceitando as intervenções que eles têm a oferecer. Esse risco é ainda mais alto em mulheres com menor escolaridade, não brancas e usuárias do setor público de saúde. De acordo com o artigo “Intervenções obstétricas durante o trabalho de parto e parto em mulheres brasileiras de risco habitual” de 2014, o uso da ocitocina durante o trabalho de parto e a falta de analgésicos obstétricos é mais frequente entre esses grupos citados. Tais práticas reforçam a ideia de que o parto é doloroso, aumentando a valorização da cesárea.
A informação e a educação em saúde são algumas das armas para combater esse quadro, como pontua Débora. “Quanto mais as mulheres conhecerem os seus direitos, mais elas vão ter base para escolher sabendo os próprios limites”, acrescenta. Apesar disso, as mulheres ainda precisam de outros artifícios para não se tornarem mais um dos casos, como o dinheiro. Embora não haja nenhuma quantia ou informação que possa deixar as futuras mães integralmente seguras, muitas delas encontram na contratação de equipes especializadas um caminho para driblar as intervenções violentas.
Como um ponto fora da curva, Ana Cambraia, de 33 anos, é uma das brasileiras que conseguiu fugir desse cenário. A válvula de escape para Ana, no entanto, foi exatamente a questão financeira. O nascimento do seu primogênito, Pedro, aconteceu no Hospital São Luís, em São Paulo, conhecido por realizar partos humanizados. “Eu paguei para me blindar da violência obstétrica. Eu gastei esse dinheiro para não tomar uma anestesia que eu não queria, para o meu bebê não ser puxado”, conta. Ana encontrou uma equipe que garantiu, verdadeiramente, a sua segurança e a de seu bebê.

Durante as 27 horas de trabalho de parto, as vontades e o tempo do corpo de Ana foram completamente respeitados pela equipe que a acompanhava – uma enfermeira, uma obstetra, uma obstetriz, uma pediatra neonatal e uma doula. A mãe recorda que teve liberdade de se movimentar do jeito que precisasse durante o nascimento de seu filho, podendo até entrar numa banheira com água quente. “Eu podia mudar o que eu queria, na hora que eu quisesse”, relata.
O parto humanizado é caracterizado por um conjunto de assistências dadas à mulher durante o nascimento do bebê. Segundo a Organização Mundial da Saúde (OMS), humanizar é fazer com que esse evento fisiológico seja saudável, respeitando o processo natural do corpo e evitando condutas desnecessárias ou de risco para a mãe e o filho. Diferentemente do que muitos acreditam, a humanização pode ocorrer, inclusive, dentro dos hospitais. O papel da equipe, neste caso, é auxiliar e entender as particularidades da gestante. Isso porque a mulher é a protagonista do momento e, segundo o Ministério da Saúde, precisa ter os aspectos físicos, emocionais e culturais respeitados.”O parto é isso, acontece naturalmente, e quem faz é a mulher”, acrescenta a médica Débora Pichetti.

Essa assistência, entretanto, não está ao alcance de todas as grávidas. Apesar de ser uma iniciativa do Ministério da Saúde, a humanização do parto está longe de ser uma realidade no Sistema Único de Saúde. Isso porque a sobrecarga das equipes dentro dos centros médicos públicos impede a dedicação exclusiva que esse tipo de atendimento carece. A alternativa é pagar. “Parir naturalmente não é coragem e nem sorte, é elitizado”, avalia Ana Cambraia. A mãe diz isso porque o preço de um parto como o dela pode chegar a R$ 20 mil, dependendo da equipe escolhida.
O alto custo deve-se, principalmente, ao tempo que a equipe terá que dedicar para uma mãe. Enquanto os médicos conseguem realizar várias cesarianas em um mesmo dia, a equipe especializada tem um número limitado de atendimentos. Dentro desse grupo de profissionais encontramos a figura da doula, responsável por acompanhar a grávida durante o período da gestação, assistindo-a emocional e fisicamente no pré parto e, também, durante o nascimento. Viviane Boncampos, que é doula e atua na área há três anos, conta que a dedicação para as gestantes é exclusiva, o que explica o valor elevado e a escassez desses profissionais no ambiente público. “A doula é a primeira a chegar e a última a ir embora e alguns trabalhos de parto chegam a durar até trinta horas”, explica Viviane.
Além dos entraves econômicos, entender como esses serviços funcionam e encontrar equipes especializadas não é tão fácil quanto parece. Ana Cambraia recorda que só conseguiu ter acesso a esse tipo de assistência ao nascimento por meio de muitas pesquisas. “Conheci uma equipe especializada e desde esse dia até o parto tudo o que eu fiz foi estudar. Se você quiser ter um parto humanizado, você precisa estudar”, explica a mãe. Todavia, em uma sociedade estruturalmente patriarcal, nem mesmo a informação ou o dinheiro podem deixar as mulheres seguras.
A escolha silenciada
“Ele veio de cabeça erguida e enfiou dois dedos em mim. Eu me senti estuprada pela terceira vez. Gritei, mas não foi de dor, foi um grito de puro sofrimento. Foi um grito de violência. O médico dizia que se eu não parasse de gritar, ia matar minha filha”. Esse é um recorte do relato de parto da Eduarda de Oliveira – Duda, como prefere ser chamada – de 22 anos. Moradora de Vargem Grande do Sul, no interior de São Paulo, Duda conversou conosco enquanto amamentava sua filha, Maria Flor. Estudante de Jornalismo, a paulista tem como principal objeto de pesquisa a violência obstétrica e que ela vivenciou na pele. “Eu estou escrevendo um livro sobre a violência obstétrica e isso não fez com que eu não passasse por isso. É uma violência institucional. Não tem como fugir’’.
Aos 20 anos, Duda, que também é fotógrafa, descobriu um sonho que não sabia existir dentro de si: ser mãe. “Eu assisti e fotografei o primeiro parto domiciliar da minha cidade. Ali eu entendi que o parto não era assassino do jeito que tinham me ensinado”, conta a jovem. O parto foi em setembro e, em janeiro, Eduarda estava grávida de Maria Flor. Assim se iniciaram as pesquisas e os planejamentos para dar à luz.
Vargem Grande do Sul tem aproximadamente 40 mil habitantes e um pensamento tradicional de cidade do interior. Com a medicina obstétrica não seria diferente. “Eu sempre quis um parto domiciliar planejado, pois eu sabia qual o cenário obstétrico da minha cidade”, explica. A mãe foi atrás das equipes, com medo de ser violentada ou passar por uma cesárea eletiva. O receio não era em vão: o Brasil é o segundo país do mundo que mais faz partos cesarianos, de acordo com o estudo publicado em 2018 pela revista científica The Lancet.
De acordo com a Organização Mundial da Saúde, a proporção ideal de cesáreas em um país deve variar entre 10% e 15%. Conforme a pesquisa “Nascer no Brasil: inquérito nacional sobre o parto e o nascimento”, realizada entre 2011 e 2012 com mais de 23 mil mulheres, 52% das entrevistadas foram submetidas a partos cesarianos, enquanto apenas 5% delas fizeram partos vaginais sem nenhuma intervenção médica desnecessária.
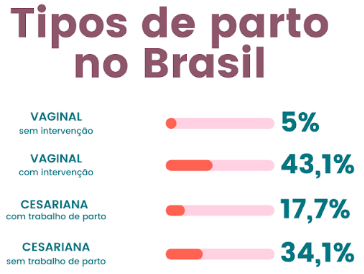
Os números preocupam, uma vez que o procedimento é uma cirurgia e pode trazer riscos imediatos e, também, em longo prazo, como pontua a OMS. “A cesárea é uma opção de emergência, não deveria ser vista como uma via de parto. São cortadas sete camadas do corpo da mulher, tem risco de infecção, risco de hemorragia. Também tem diversos riscos para a saúde do bebê”, acrescenta a médica Débora Pichetti.
A saúde de sua filha e também a sua, eram as principais preocupações de Eduarda. A jornalista realizou diversas pesquisas, a fim de encontrar uma equipe que a auxiliasse a alcançar o tão sonhado parto natural e domiciliar. Infelizmente, nenhuma das cidades próximas do município paulista tinham parteiras, doulas ou casas de parto. Com o escasso acesso ao serviço, Duda optou pela equipe que fotografou quando decidiu ser mãe. “Fiz a entrevista com a equipe e não me senti segura, mas ou eram elas, ou ir direto para o hospital e ser violentada”, pondera. A partir daí, as negligências começaram.
O primeiro sinal do comportamento negligente foi a falha no diálogo entre as profissionais contratadas e a mãe. “Elas falaram que no dia 9 de outubro chegariam na minha casa às duas horas da tarde, mas não explicaram o porquê. Pensei que a gente ia decidir o desfecho”, conta Eduarda. O que a mãe não esperava era que a equipe já havia decidido.
“Elas chegaram apavoradas e ansiosas, queriam induzir [o parto] naquele dia, não acreditavam no meu processo”, relata Duda, que já estava com 41 semanas e quatro dias de gestação. A Organização Mundial da Saúde recomenda que partos domiciliares sejam realizados em gestações de até 42 semanas, caso contrário, o risco aumenta. A indução, no entanto, deve ser realizada em ambientes hospitalares, como aconselha o Ministério da Saúde. Eduarda sabia disso, mesmo assim, a equipe prosseguiu com o descolamento de membrana do colo de útero, procedimento invasivo que aceleraria a vinda de Maria Flor.

A mãe se viu pedindo socorro em vão. “Tive caimbra na barriga por uma hora seguida, então estava muito cansada. Precisava de algo para relaxar”, relembra Duda. Cada reclamação de dor da mãe era ignorada. “Nem tinha chegado a pior parte ainda, mas elas começaram a ficar afobadas”, acrescenta. Ainda segundo Eduarda, foi nesse momento que o parto “acabou”.
A falta de sensibilidade da equipe levou a jovem ao hospital mais próximo. O lugar que Duda tanto temia, de fato, foi palco para as cenas mais traumáticas de sua vida, como ela relembra. Além de humilhações verbais, Eduarda teve seu direito a acompanhante restringido. “Cadê meu marido?”, eram as palavras que a mãe gritava para a equipe médica. “Eu comecei a fazer um escândalo na sala de pré parto porque eles não queriam deixar meu marido entrar na sala”, relata a jovem.
O acompanhamento não foi o único direito de Eduarda violado naquela instituição. A jovem relata que, naquela altura, não conseguia mais suportar as fortes dores e precisava de algum tipo de analgesia para seguir com o parto normal. O médico, no entanto, tinha outros planos. “A gente pode fazer parto normal ou cesárea, mas o anestesista só vem se for cesariana”, afirmou o profissional. Entretanto, a alternativa de combinar a analgesia com o parto normal é possível.

Arte: Letícia Maia
A escolha estava nas mãos do marido de Eduarda, Gabriel. Pensando no que seria melhor para sua esposa e filha, o pai optou por uma cesárea. “Ele tentou escolher a melhor opção e naquele momento era a cesárea mesmo. Eu não aguentaria uma episiotomia. E ela teria acontecido. Se eu tivesse tido parto normal naquele hospital, eu provavelmente teria morrido ou tido sequelas. Eu e minha filha”, relata Duda.
Além de ter sido vítima de diversas violências durante o nascimento de sua filha, a mãe também foi desrespeitada no pós parto. Uma prática comum nas experiências humanizadas é a chamada “golden hour”, que consiste em o bebê passar a primeira hora inteira de vida junto com a mãe. A prática garante conforto na transição da criança entre o útero e o mundo externo, além de nutrientes e anticorpos na amamentação com o colostro – líquido amarelado que desce antes do leite materno. Mas isso não aconteceu com Eduarda e Maria Flor.
“O pior pra mim foi não poder pegar minha filha. Fui eu quem conversei com ela por 41 semanas e 4 dias”, recorda Duda em lágrimas. Durante toda a entrevista, Eduarda parecia tranquila ao contar os traumas que viveu, mas pela primeira vez ela chorou, pensando como sua filha se sentiu naquele momento característico da negligência obstétrica. Era ali que a violência vivenciada por ambas se perpetuaria com o choro de Maria Flor.
Ao mesmo tempo que, para a sociedade, mulheres nascem para serem mães, todos os instintos maternos são reprimidos no momento do parto e durante o maternar. O estudo “Nascer no Brasil: inquérito nacional sobre o parto e o nascimento”, realizado entre 2011 e 2012, sintetiza em uma única frase como esse cenário deveria ser: “A mãe sabe parir, e o bebê sabe como e quando nascer”. Embora isso não aconteça na prática, a luta pelo direito de escolher de Amandas, Anas e Eduardas segue resistindo.
Reportagem escrita para a disciplina de Apuração, Redação e Edição IV do curso de Jornalismo da Universidade Federal de Santa Catarina, com orientação da professora Terezinha Silva.



