Invisíveis na dor: as dificuldades enfrentadas por mulheres na busca por tratamento médico
Estudos apontam que dores crônicas são mais prevalentes em mulheres do que em homens
Reportagem por Camilly Iagnecz
“Mulheres que sentem dor são tidas como loucas, desequilibradas, essa é a verdade”. Alexandra Ferreira, de 49 anos, tem um histórico clínico extenso. A micro empreendedora paulista já não sabe dizer quantos médicos visitou durante sua batalha por um diagnóstico. As dores começaram a ser notadas nas relações sexuais após o nascimento de seu primeiro filho, quando ela tinha 16 anos. O parto de Lucas foi complicado, Alexandra teve infecção generalizada, tendo que ficar um mês internada e passando pelo processo de raspagem do útero. Sem ter instrução suficiente, o sofrimento foi tido como algo normal, um vestígio das complicações médicas. A partir disso, ela viria a enfrentar um problema que Breno Santiago, médico especialista em dor, observa durante sua prática. “Eu estaria mentindo se dissesse que o atendimento ao homem e à mulher que eu vejo na cidade é igual. Se a mulher não tem um exame de imagem mostrando a origem do problema, ela tem uma dificuldade maior em ser levada a sério”.
não se sentem ouvidas / Fonte: Dor crônica, o blog
Durante a segunda gestação, as dores pélvicas se intensificaram e não puderam mais ser ignoradas por ela. A gravidez foi de risco, tanto para ela, quanto para seu filho, a perda de sangue era massiva e resultou em anemia severa. Hoje, após o diagnóstico de endometriose, Alexandra evidencia a falta de informações sobre o próprio caso. “Enfim, as dores eram por conta disso, né? Na verdade, eu não sei, eu não sei se eu já tinha (endometriose), ninguém nunca me falou nada”. Foram cerca de 13 anos sem saber o que havia de errado com o próprio corpo, batalhando para ser ouvida e validada não apenas pelos profissionais, mas
também pelas pessoas ao seu redor.
A endometriose é uma doença crônica que se caracteriza por uma modificação no funcionamento regular do organismo. As células que revestem o útero (endométrio) passam a se desenvolver em outras partes do corpo, normalmente os ovários ou a cavidade abdominal. Essa alteração gera dor intensa durante o período menstrual e a atividade sexual, além de causar dificuldade para engravidar. Uma pesquisa realizada pela World Endometriosis Research Foundation, e publicada em 2011 pela empresa holandesa de análise de informações Elsevier, mostrou que o que aconteceu com Alexandra não é exceção. O estudo, feito com 1.418 mulheres, em 16 hospitais, espalhados por 10 países diferentes, incluindo o Brasil, mostrou que existe um atraso médio de 6,7 anos entre o início dos sintomas e o diagnóstico da endometriose.
Segundo o Boletim Saúde e Economia divulgado pela Agência Nacional de Vigilância Sanitária (Anvisa) em 2014, a endometriose afeta quase que exclusivamente pessoas com útero em idade reprodutiva, tendo uma prevalência estimada de 10% nessa população. Depois de 2014, a Anvisa não divulgou mais boletins com esse levantamento. Hoje, a Organização Mundial da Saúde (OMS) já considera a endometriose um problema de saúde pública, estimando que ela afeta 190 milhões de pessoas, sendo 7 milhões apenas no Brasil.
Outro fator que agrava o cenário de diagnósticos para mulheres, desta e outras doenças, é a falta de escuta de sintomas. No estudo “Narrativas autobiográficas de mulheres com endometriose: que fenômenos permeiam os atrasos no diagnóstico”, quatro pesquisadores de universidades do Brasil e da Espanha mostram que, a partir da vivência de 29 mulheres, é evidente que existe uma negligência legitimada por questões de gênero, algo que é reflexo de relações hierárquicas dentro da estrutura da sociedade. Na visão do médico Breno Santiago, isso se evidencia no tratamento de doenças que são mais prevalentes em mulheres e possuem um diagnóstico mais complexo. “Às vezes o problema não aparece num primeiro exame, e ao invés de investigar, muitos colegas médicos acham mais fácil tratar como um ‘piti’, um problema emocional, algo para chamar a atenção”.
Rosa Correia Ribezza, de 44 anos, é parte das estatísticas. A trajetória da produtora de eventos começou quando ela parou com o uso de anticoncepcional contínuo, o que fez com que seus sintomas viessem à tona. Daquele momento até o diagnóstico de endometriose, foram sete anos. “De 2017 a 2023, que foi quando eu constatei, eu fui em cerca de sete médicos, eu falava ‘olha, eu to com dor’, e a maioria me respondia que era porque eu não tinha filhos, ou coisas assim”. Rosa relata que seus sintomas foram
progressivamente piorando e afetando todas as áreas de sua vida. “Eu vomitava, ficava com muita fadiga, tudo me cansava, além de que eu não conseguia levantar da cama de dor. Antes era só durante a menstruação, aí passou a começar um pouco antes, e aí quando eu estava ovulando, então era muito intenso, antes, durante e depois”.
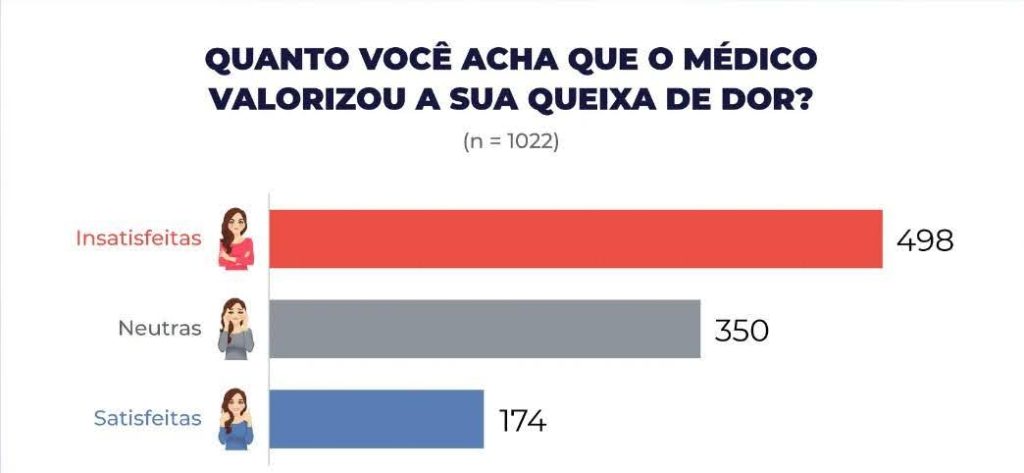
Um levantamento da Sociedade Brasileira para Estudo da Dor (SBED), feito em 2008, mostra que as mulheres apresentam taxas mais elevadas de prevalência de dor crônica em comparação aos homens. Ainda assim, uma pesquisa realizada em 2020 pelo pesquisador Julio Troncoso, em parceria com a Faculdade de Medicina de Jundiaí, em São Paulo, mostra que 48,7% das participantes sentem que os médicos não valorizaram suas queixas. 75,5% das pesquisadas concordam que o profissional da saúde se preocupa com a doença, mas dá pouca atenção às queixas de dor. O estudo, chamado “Percepção do atendimento médico prestado às mulheres com dor crônica”, foi feito a partir de um questionário e contou com 1.022 respostas.
O médico Róger Berçot, especialista em cirurgia pélvica e endometriose, explica que a dificuldade de conseguir o tratamento adequado e a falta de escuta podem fazer com que as pacientes desistam de procurar ajuda. “Às vezes a pessoa acaba deixando aquilo de lado porque está cansada de se queixar e nunca achar nada. Afinal aquele sintoma é uma coisa que se dá todo mês, ela vai no médico, muitas vezes na emergência, e acaba virando algo rotineiro que não mostra resultado nenhum”. Foi isso que aconteceu
com Alexandra, que abre essa reportagem. No início, as visitas aos médicos eram frequentes, porém, ao perceber o padrão, passou a ir apenas quando a dor estava muito intensa. “Eu chegava na ginecologista e falava todos os sintomas, elas viam o quanto eu estava mal e mesmo assim me olhavam e diziam ‘você não tem nada’, e foram anos assim, até que eu parei e falei, já que é coisa da minha cabeça, deixa pra lá”.

Negligência e descrédito
A psiquiatrização da dor física é um fator que acompanha mulheres com dores crônicas. No estudo “Narrativas autobiográficas de mulheres com endometriose: que fenômenos permeiam os atrasos no diagnóstico”, 24 das 29 participantes relataram ter passado por isso durante o processo de identificação da doença. Com Rosa não foi diferente, e foi algo que a abalou emocionalmente. “Quando começaram a dizer que era psicológico foi que me matou. Eu acho que foi o que me deixou pior, eu não desejo isso pra ninguém porque você procura o médico e ele não acredita em você”. Ela pede desculpas ao se emocionar durante o relato, tendo que pausar para limpar as lágrimas. Rosa explica que ouviu de dois profissionais diferentes que sua dor era psicossomática e que não existia problema físico.
A problemática, no entanto, vai muito além da endometriose. Maria Paula, de 21 anos, começou a sentir os sintomas ainda aos 16 e relata que a batalha pelo diagnóstico durou um ano e meio, quase custando sua vida. Moradora de São Paulo, capital, ela descobriu um tipo de câncer, o Linfoma de Hodgkin, quando a doença já estava em estágio 4. Passou por mais de 20 médicos, entre diagnósticos errôneos e encontros desagradáveis com profissionais de saúde. “Um deles até resolveu investigar, só que como era pandemia, né? Uma médica chegou com um tom de voz alterado falando que eu não precisava de exames”, relata a
jovem. Hoje ela é influencer e usa as redes sociais para falar sobre o assunto.
Assim como Alexandra e Rosa, Maria Paula também ouviu que seus sintomas não tinham causa física. “De tanto falarem que era psicológico, eu já estava enfiando na minha cabeça que era mesmo e minha mãe já estava indo atrás de psicólogo, porque não tinha como eu dormir à noite, eu chorava de desespero”. Gisele Manfrini, professora de enfermagem na Universidade Federal de Santa Catarina (UFSC), e pesquisadora na área de atenção primária à saúde, explica que é possível que problemas físicos tenham causas
psicológicas, porém essa classificação só pode ser feita depois de desconsiderar todas as outras opções. “Eu considero uma péssima forma de iniciar a abordagem. A gente tem recursos para poder solicitar exames, investigar”.
A investigação assim que um paciente chega queixando-se de dor é essencial para um tratamento eficaz, e isso se faz através da solicitação de exames específicos. O médico Breno Santiago explica que a tendência a taxar o problema das mulheres como algo emocional, pode afetar diretamente o curso de ação escolhido pelos médicos. “A grande questão é que muitas vezes no exame inicial podem não achar nada, mas isso é porque não foi feito o encaminhamento para um ambulatório, por exemplo, para serem pedidos exames mais específicos”.
Maria Paula experienciou isso durante suas consultas, e relata que foi o que agravou sua situação. “Eles nunca me davam o encaminhamento certo, e como vou conseguir fazer uma tomografia sem encaminhamento? Um exame sem o encaminhamento? Eles nunca me deram porque falavam que não era preciso e aí virou uma bola de neve”.
Nesse sentido, a evolução demorada dos quadros clínicos pode levar a consequências irreversíveis. No caso de Alexandra, os anos convivendo com a dor da endometriose fizeram com que ela desenvolvesse fibromialgia severa. Breno Santiago explica como um caso mal tratado ou mal diagnosticado pode evoluir para a doença, que se caracteriza por dor generalizada. “A dor, passando de três a seis meses é considerada crônica, ou seja, não depende mais do fator causal inicial para se manter. É como se você tivesse criado
uma memória da dor no teu organismo e isso daí fizesse que o sistema nervoso achasse que esse é o normal”. No caso de Rosa, o resultado foi infertilidade, visto que a única solução para seu problema foi retirar o útero, que estava grande demais. “Meu útero estava pesando 552 gramas, o normal seria 94”, relata.
A minimização da dor e a falta de escuta dentro dos consultórios é algo que vai além da visão pessoal do médico e parece já fazer parte da visão da sociedade sobre as mulheres. “Eu tenho muitos pacientes que falam que a mãe ou avó ou a tia disseram para ela deixar disso (procurar ajuda médica), porque a mulher ter dor na menstruação, por exemplo, é comum, mas não é”, explica Róger Berçot. Esse fato faz com que a batalha para ser ouvida e acreditada seja algo que ultrapassa as paredes dos consultórios médicos. “É algo que acontece dentro do nosso lar, vem da nossa própria família. Eu ouvia deles, ouço até hoje na verdade, ah, você gosta de procurar doença, ah, isso daí não é nada, tem gente pior que não reclama tanto”, relata Alexandra.
Um estudo publicado pelo Journal of Pain, em 2021, mostrou que, um grupo de voluntários, ao observar vídeos de pacientes exibindo os mesmos sinais de sofrimento, declararam perceber que as mulheres tinham menos dor que os homens. Os vídeos foram escolhidos a partir de um banco de dados que tinha imagens de 25 pacientes com dor no ombro fazendo exercícios de amplitude de movimento. Com base em um código de análise de expressões faciais e relatos verbais foram selecionados trechos representando três níveis de dor (baixo, médio e alto), que foram mostrados de forma aleatória para os observadores. Em um segundo experimento, que visava ver como as percepções afetariam recomendações de tratamento, os voluntários sugeriram psicoterapia, ao invés de analgésicos, para mais mulheres do que homens. Os participantes do estudo não tinham treinamento médico, o que reforça a ideia de que o problema é social.
Essa tendência em não ouvir as mulheres muitas vezes as coloca como culpadas pelo próprio sofrimento. Rosa destaca que a negligência médica é algo que pode ser interpretado como uma desatenção da própria mulher. “Parecia que foi negligência minha, sendo que todo ano eu ia para o médico, fazia preventivo e tudo. Foram quase cinco anos lutando, buscando, e ficou parecendo que foi à toa porque tudo seria diferente se fosse constatado ali na hora, se o médico me ouvisse, se o médico passasse o exame correto”.
Nesse contexto, muitas dessas pacientes desenvolvem um receio de procurar ajuda médica em geral. “Qualquer hospital que eu vou, qualquer médico que eu passo, eu fico desconfiada se estão me dando o diagnóstico certo, porque ficou um trauma”, conta Maria Paula. No caso de Rosa, essa apreensão fez com que ela evitasse procurar ajuda quando teve uma infecção urinária, se automedicando e esperando até o último momento para ir até a emergência, mesmo com dor. “Eu não queria um médico, porque ainda existe aquele medo de não ser ouvida de novo”.
Falta de apoio
“Minha vida se resume a ninguém acreditar”. A experiência de Rosa durante sua trajetória clínica é compartilhada por outras mulheres, que muitas vezes se sentem de mãos atadas diante da situação. Maria Paula coloca que por muito tempo pensou não estar qualificada para questionar os profissionais que a atendiam, porém ressalta a importância de ouvir o próprio corpo. “Na maioria das vezes a gente tá certa, né? A gente sente o nosso corpo, ele está ali para alertar a gente. Então, eu sempre fiquei com a pulga atrás da orelha”. Essa confiança que ela tinha nos próprios sintomas foi o que a levou a seguir atrás de uma resposta. Ela explica a importância do diagnóstico precoce e a diferença que isso faria em seu caso. “E assim, é câncer, né? No estágio inicial, ele tem alta chances de cura, mas quando a descoberta é tardia fica mais difícil”. Mesmo com as adversidades, Maria Paula entrou em remissão em setembro de 2021.
A demora no diagnóstico afeta diretamente a vida pessoal e profissional dessas mulheres. “Onde eu trabalhava tinha a questão das outras pessoas falarem ‘ah por causa de uma cólica ela vai ser liberada?’ sendo que cheguei a desmaiar três vezes de dor, tiveram que chamar o bombeiro”. Rosa conta como sua doença afetou seu desempenho no trabalho, o que fez com que ela fosse demitida com o pretexto de ser o melhor para ela. “Falaram para eu ir cuidar da minha saúde, mas como vou cuidar da saúde sem dinheiro?
Não vou, né?”. Alexandra relata algosemelhante, mas em seu caso, o problema eram as constantes internações. “Eu já perdi uns três empregos devido à doença, o que eu acho que é algo muito, muito triste”. Hoje, ainda com dores crônicas, ela trabalha por conta
própria, visto que não consegue sustentar uma jornada de trabalho regular.
No âmbito da vida pessoal, os relacionamentos também são abalados. “Às vezes, essa dificuldade surge porque o parceiro não consegue entender com facilidade que a dor que a mulher sente afeta a libido, que fica reduzida ou até mesmo nula”, explica o médico Róger Berçot. Rosa é um exemplo de como a dor afeta o casamento. “Prejudicou a minha vida sexual com meu marido porque a relação me doía demais, então gerou uma aversão a isso, eu não queria ser tocada”. O apoio e compreensão de seu marido foram essenciais para que ela conseguisse superar o trauma.
Alexandra não teve a mesma rede de apoio como Rosa e o sofrimento deixou sequelas que ela ainda tenta desconstruir. A empresária explica que, por muitos anos, teve medo de ter uma filha mulher, pois tinha ciência de que muito da sua experiência estava ligada ao gênero e à percepção de que mulher tem que suportar dor, independente de quanto esteja sofrendo. “A gente aprende isso desde pequena, tem que ser forte, a mulher aguenta ter filho, não vai aguentar uma dorzinha? Mas não é assim, sabe, o que dói neles, dói na gente igual, a diferença é que a gente consegue seguir calada, limpar a casa, cuidar de filho, lavar a roupa, trabalhar, a gente faz tudo com dor mesmo. Eu não queria isso pra uma filha menina”.
“Não é incomum que elas se deprimam com esses problemas, né? A família é suporte, mas às vezes a família é problema”, explica Gisele Manfrini, professora de enfermagem na UFSC. A docente, que estuda o ciclo vital familiar, fala sobre a importância da escuta e da compreensão dos profissionais do atendimento primário. “A gente precisa identificar isso junto com essa mulher e entender como funciona porque não existe um modelo familiar único. E enquanto ela faz o tratamento, ela precisa saber que pode contar com esse suporte social também. A gente, como profissional, pode ajudar essa família a se reorganizar nesse momento e priorizar a condição de saúde dela”.
Alexandra, do relato que abre esta reportagem, é uma das inúmeras mulheres que poderiam ter morrido se não fosse sua própria insistência em saber o que havia de errado nas dores que sentia. “O médico falou que se eu tivesse demorado mais um mês o meu útero teria explodido e eu teria morrido de tão grande que estava a adenomiose (quando o tecido endometrial cresce anormalmente na musculatura uterina), que já tinha tomado todo o espaço possível”. Ela revela que durante o processo de diagnóstico sabia que sua situação era grave, mesmo sem o parecer dos médicos. “Eu tinha cartas e cartas pedindo para as pessoas cuidarem dos meus filhos, porque eu sabia que eu ia morrer, então assim é tudo muito traumático e desumano, é cruel, muito cruel”.
“Ela tem que ser tratada e tem que ser vista, a gente sabe até de relatos aí em outros estados de pacientes que se suicidam por achar que ninguém acredita e leva a sério o seu quadro”, ressalta o médico Breno Santiago sobre a importância de ouvir e não minimizar a dor da mulher. Ele explica que não há espaço para duvidar da paciente quando ela está em sofrimento. “Não podemos dizer nunca que uma pessoa está inventando porque a gente não tem um exame, seja de sangue ou de imagem, que possa comprovar que aquela pessoa está mentindo, então temos que partir do pressuposto que é verdade, até porque, independente de ser uma dor de origem física ou uma dor psíquica, a pessoa está relatando uma dor”.


